Utrzymanie prawidłowego poziomu cukru (glukozy) we krwi jest podstawą ogólnego dobrego samopoczucia, szczególnie u osób z cukrzycą lub stanem przedcukrzycowym. Monitorowanie poziomu cukru we krwi to niezbędne narzędzie, które zapewnia wgląd w ten kluczowy aspekt naszego metabolizmu, umożliwiając podejmowanie świadomych decyzji dotyczących diety, leków i stylu życia.
Dlaczego glukoza jest ważna?
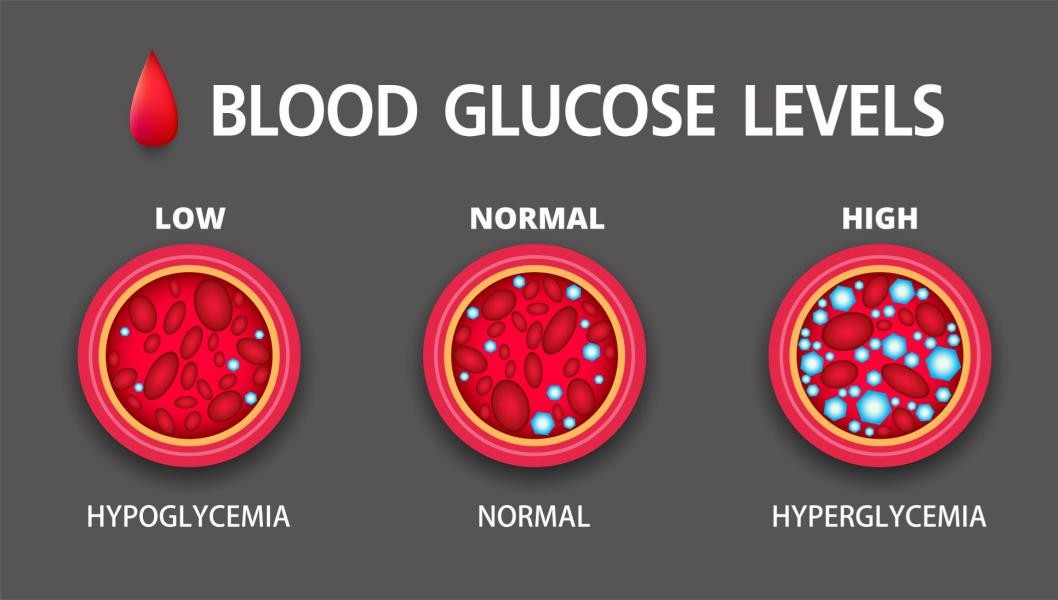
Glukoza, pochodząca z pożywienia, jest głównym paliwem dla komórek naszego organizmu. Hormon insulina, produkowany przez trzustkę, działa jak klucz, umożliwiając glukozie wnikanie do komórek i wykorzystanie jej jako źródła energii. W cukrzycy układ ten jest upośledzony: organizm albo nie produkuje wystarczającej ilości insuliny (typ 1), albo staje się oporny na jej działanie (typ 2). Prowadzi to do hiperglikemii, czyli wysokiego poziomu cukru we krwi, który, jeśli jest przewlekły, może uszkadzać naczynia krwionośne i nerwy, prowadząc do powikłań ze strony oczu, nerek, serca i stóp. Z kolei hipoglikemia (niski poziom cukru we krwi), często wiązana z przyjmowaniem leków przeciwcukrzycowych, może powodować zawroty głowy, dezorientację, a w ciężkich przypadkach utratę przytomności.
Ewolucja monitorowania: od moczu do płynu śródmiąższowego
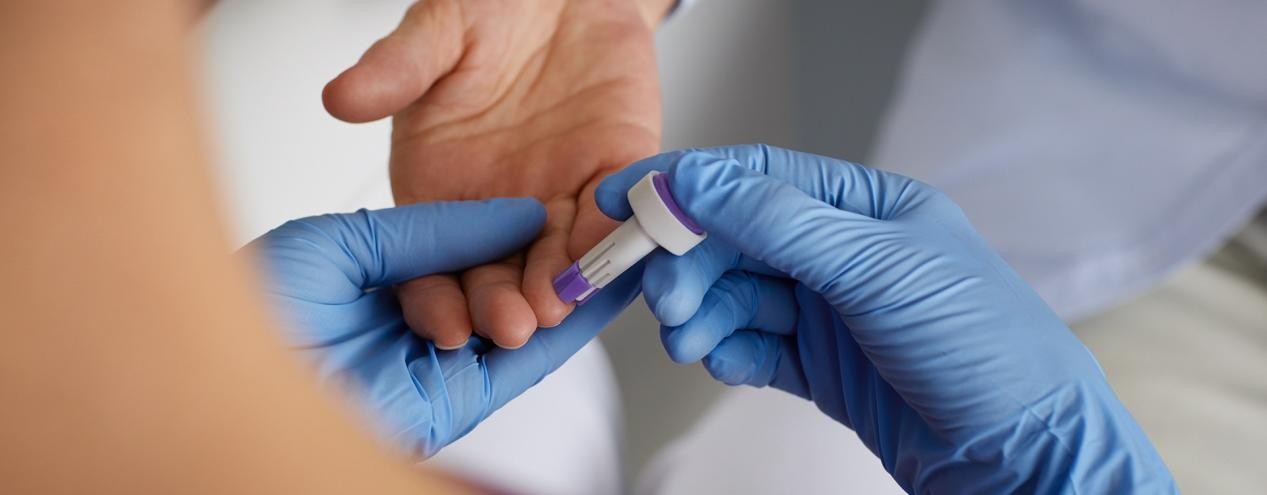
Historycznie rzecz biorąc, monitorowanie poziomu glukozy we krwi było nieprecyzyjne, ponieważ opierało się na badaniu moczu na obecność cukru – opóźnionym i pośrednim wskaźniku. Rewolucja rozpoczęła się wraz z wynalezieniem osobistego glukometru (BGM) w latach 70. XX wieku. Polega on na pobraniu małej kropli krwi z palca, nałożeniu jej na pasek testowy i włożeniu do glukometru w celu odczytu. Choć pomiar jest dokładny w danym momencie, daje on jedynie chwilowy obraz, pomijając wahania między pomiarami.
Przełomowym momentem było opracowanie systemów ciągłego monitorowania glikemii (CGM). Systemy te wykorzystują niewielki czujnik umieszczany tuż pod skórą (zazwyczaj na ramieniu lub brzuchu) do pomiaru poziomu glukozy w płynie śródmiąższowym co kilka minut. Dane są przesyłane bezprzewodowo do odbiornika lub smartfona, wyświetlając trendy w czasie rzeczywistym, wzorce historyczne oraz strzałki kierunkowe pokazujące wzrost lub spadek poziomu glukozy. Ten „film” poziomu glukozy, w przeciwieństwie do „migawki” z nakłucia palca, pozwala na niespotykany dotąd wgląd w to, jak jedzenie, wysiłek fizyczny, stres i leki wpływają na poziom glukozy u danej osoby w ciągu dnia i nocy.
Kluczowe metody i ich zastosowanie
Standardowe glukometry (BGM): Pozostają najbardziej dostępnym i powszechnie używanym narzędziem. Niezbędne do kalibracji CGM i podejmowania natychmiastowych decyzji terapeutycznych, zwłaszcza gdy odczyty CGM mogą być niewiarygodne (np. podczas gwałtownych wahań glikemii).
Ciągłe monitory glikemii (CGM): Coraz częściej stają się standardem opieki, szczególnie dla osób stosujących intensywną insulinoterapię. Są nieocenione w identyfikacji trendów, zapobieganiu wzrostom i spadkom glikemii oraz ocenie wpływu wyborów stylu życia. Do popularnych systemów należą Dexcom G7, Freestyle Libre i Medtronic Guardian.
Profesjonalne systemy CGM: Noszone przez ograniczony czas (zwykle 10–14 dni) pod nadzorem lekarza w celu zebrania danych diagnostycznych umożliwiających modyfikację terapii.
W przypadku krytycznych decyzji zdrowotnych bezpośrednia metoda pomiaru tradycyjnymi glukometrami zapewnia niezastąpioną dokładność i niezawodność. Chociaż ciągłe glukometry mogą wyświetlać trendy, ich dane pochodzą z płynu śródmiąższowego i charakteryzują się kilkuminutowym opóźnieniem. Podczas gwałtownych wahań poziomu cukru we krwi lub w przypadku wystąpienia objawów hipoglikemii, mogą one nie odzwierciedlać rzeczywistego poziomu glukozy we krwi. Z kolei tradycyjne glukometry bezpośrednio analizują krew włośniczkową, dostarczając natychmiastowych i ostatecznych wartości. Stanowią one złoty standard w kalibracji ciągłych glukometrów, dostosowywaniu dawkowania insuliny (szczególnie przed posiłkami i przed snem) oraz łagodzeniu objawów dyskomfortu fizycznego. Tradycyjne glukometry, odporne na błędy czujnika, przerwy w sygnale czy problemy z kalibracją, są również bardziej ekonomiczne i dostępne. Stanowią one najbardziej bezpośredni i wiarygodny fundament podejmowania decyzji w leczeniu cukrzycy. Dlatego połączenie precyzyjnego pomiaru przyłóżkowego tradycyjnych glukometrów z dynamicznymi trendami uzyskiwanymi z ciągłego monitorowania glikemii jest najbezpieczniejszym i najbardziej rozsądnym podejściem do osiągnięcia optymalnej kontroli glikemii.
Wzmocnienie poprzez wiedzę
Ostatecznie monitorowanie poziomu cukru we krwi nie jest celem samym w sobie, ale skutecznym środkiem do osiągnięcia celu: lepszego zdrowia i zapobiegania powikłaniom. Przekładając liczby na praktyczną wiedzę – rozumiejąc, które śniadanie powoduje skoki poziomu glukozy we krwi lub jak spacer po kolacji pomaga kontrolować poziom glukozy – pacjenci przechodzą od biernych pacjentów do aktywnych zarządców własnego zdrowia. Niezależnie od tego, czy odbywa się to za pomocą tradycyjnych nakłuć palca, czy zaawansowanych czujników ciągłych, ten monitoring stanowi kluczową pętlę sprzężenia zwrotnego, która umożliwia skuteczne, spersonalizowane leczenie cukrzycy.
System Multi-Monitoring ACCUGENCE® oferuje cztery metody pomiaru poziomu glukozy we krwi, spełniając potrzeby osób chorych na cukrzycę. Metoda ta jest wygodna i szybka, a także zapewnia dokładne wyniki, pomagając w ocenie stanu zdrowia i uzyskaniu lepszych efektów odchudzania i leczenia.

Czas publikacji: 17 grudnia 2025 r.
